ГБУЗ «ГКБ им. Ф.И. Иноземцева ДЗМ»
Кафедра рентгенэндоваскулярных методов диагностики и лечения ФДПО ФГБОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России.
Ковалев Ю.А., Громов Д.Г., Ишевский А.Г., Хайрутдинов Е.Р., Камбиев Р.Л., Папоян С.А., Квитивадзе Г.К., Митичкин А.Е.
Обзор
Болезнь Моя-моя (клуб дыма, туман) развивается, как правило, у детей и взрослых трудоспособного возраста и заключается в медленно прогрессирующем сужении просвета внутричерепных сегментов внутренней сонной артерии, начальных отделов передних и средних мозговых артерий вплоть до их полной окклюзии. С компенсаторной целью в головном мозге успевает образовываться множество мелких коллатералей, которые визуально на ангиограммах головного мозга напоминают клубок дыма.
Болезнь Моя-моя встречается крайне редко (в Европе, США, Японии, странах Африки), её распространённость даже в самых эндемичных районах составляет всего лишь 0,35 на 100 000 населения.
В клинической картине у детей преобладают частые приступы головной боли, быстрая утомляемость, отставание в умственном и физическом развитии. У взрослых не редко возникают транзиторные ишемические атаки, а итогом развития заболевания чаще всего являются ишемический инсульт и/или паренхиматозно-субарахноидальные кровоизлияния (Borchgrave V et al., 2002).
Причины развития болезни до конца неизвестны, хотя большую роль в этом отдают генетической предрасположенности и семейным факторам.
Диагноз Моя-моя подтверждается на основании данных МСКТ или МРТ- ангиографии сосудов головного мозга, но «золотым» стандартом является селективная церебральная ангиография. при которой выявляются стенозы или окклюзии терминальных отделов внутренних сонных артерий и проксимальных отделов передней и средней мозговых артерий, а также патологическая сосудистая сеть в области окклюзий. При этом изменения носят двусторонний характер.
У пациентов с симптомным течением заболевания и/или признаками гипоперфузии головного мозга показано хирургическое лечение, которое заключается в формировании прямых либо непрямых экстра-интракраниальных анастомозов. У взрослых чаще всего применяют прямой анастомоз между теменной или лобной ветвью поверхностной височной артерии и корковой ветвью средней мозговой артерии, тогда как у детей более эффективными являются непрямые анастомозы, или синангиозы. При создании синангиоза богато кровоснабжаемые мягкие ткани скальпа фиксируют к поверхности мозга, тем самым создавая условия для неоангиогенеза. Из синангинозисов чаще всего применяют энцефало-дуро-артерио-синангиоз (T. Imaizumi и др., 1996). Также возможны другие варианты и сочетания прямого и непрямого анастомозов.
У больных Моя-моя на фоне аномального внутримозгового кровотока не редко формируются гемодинамические аневризмы интракраниальных артерий с риском развития кровоизлияния и летального исхода. Внутричерепные аневризмы определяются примерно у 10% пациентов, а внутричерепные кровоизлияния разной локализации – у 60%. В таких случаях возникает необходимость клипирования, либо рентгенэндоваскулярной эмболизации аневризм при помощи микроспиралей. Ниже представлено клиническое наблюдение, когда с целью исключения подобной аневризмы было выполнено рентгенэндоваскулярное вмешательство.
Клиническое наблюдение.
Пациент К., мужчина 19-и лет на фоне полного благополучия перенес субарахноидальное кровоизлияние. В остром периоде находился на лечении в районной больнице, где получал консервативную терапию, проходил обследование. С целью определения дальнейшей тактики лечения был направлен в ГБУЗ «ГКБ им. Ф.И. Иноземцева ДЗМ», где при КТ-ангиографии была выявлена аневризматическая болезнь головного мозга: идентифицирована мешотчатая аневризма бифуркации основной артерии. В холодном периоде выполнена селективная церебральная ангиография, по результатам которой помимо аневризмы бифуркации основной артерии у пациента была диагностирована болезнь «Моя-моя», а также идентифицирована милиарная аневризма устья правой верхней мозжечковой артерии (рис. 1).
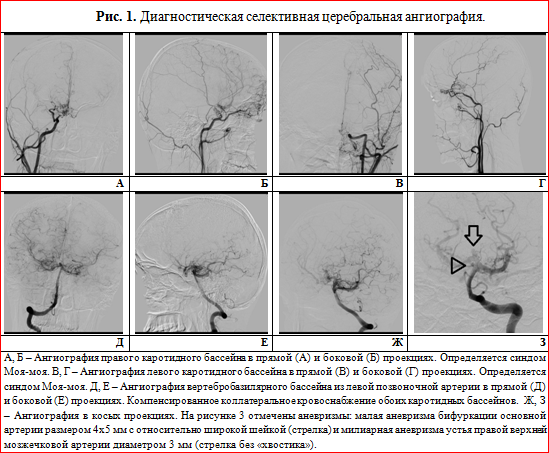
С учетом наличия интракраниальных аневризм, их топографии (сложной в плане хирургического доступа) и перенесенного в анамнезе субарахноидального кровоизлияния были определены показания к внутрисосудистой эмболизации наиболее крупной и подверженной гемодинамической нагрузке аневризмы бифуркации основной артерии (вероятного источника кровоизлияния).
Под общим наркозом трансфеморальным доступом была катетеризирована камера аневризмы с последующей имплантацией в неё 3-х электролитически отделяемых микроспиралей. Манипуляция завершилась тотальной эмболизацией аневризмы с полным выключением её просвета из кровотока (тип А). Осложнений лечения отмечено не было, соматический и неврологический статус не пострадал (рис. 2).
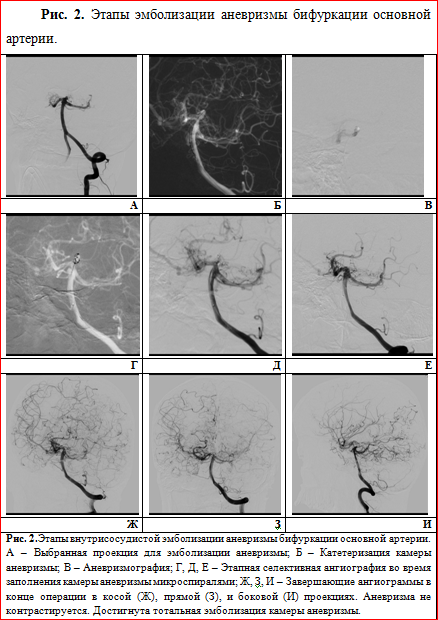
Через неделю пациент был выписан в удовлетворительном состоянии с рекомендациями динамического наблюдения и контрольного ангиографического обследования через 3 месяца с целью определения дальнейшей тактики лечения.
Заключение.
В описанном нами случае имел место 3-й вариант паттерна ангиографической картины по Suzuki и Takaku с классическим расположением бифуркационных аневризм вертебробазилярного бассейна. В таких случаях внутрисосудистая эмболизация аневризмы на широкой ножке чаще всего предполагает применение дополнительных методик (таких как баллон- и/или стент-ассистенция), позволяющих избежать осложнений и повысить эффективность вмешательства, однако в нашем случае они не понадобились. В результате эмболизации было достигнуто полное выключение аневризмы из кровотока (типа А), что позволило минимизировать риск повторного кровоизлияния и значительно улучшить прогноз заболевания.
Комментариев пока нет